Остеомиелит челюсти симптомы
Остеомиелит челюсти
Остеомиелитом челюсти называется гнойная, инфекционно-воспалительная патология, поражающая практически все элементы челюстной кости. Ее ведущие симптомы — слабость, резкий подъем температуры, озноб, лихорадочное состояние, выраженный болевой синдром и подвижность зубов. В диагностике наиболее информативны гемограмма и рентгенографическое исследование. При проведении лечения дренируется поднадкостничный абсцесс, удаляется инфицированный зуб с последующим приемом антибактериальных препаратов.
Классификация
В основе классификации лежит локализация воспалительного процесса. Чаще всего он поражает нижнюю, а не верхнюю челюсть. Двустороннее инфицирование выявляется крайне редко.
Остеомиелит подразделяют в медицине в зависимости от механизма внедрения патогенных микроорганизмов в костные структуры:
- одонтогенный развивается в результате наличия стоматологических патологий у больного;
- гематогенный возникает из-за проникновения инфекционных возбудителей с потоком крови из других воспалительных очагов;
- травматический предопределяют предшествующие травмы челюсти.
Остеомиелит классифицируют и по тяжести его течения, интенсивности симптоматики. Острый развивается быстро, отличается сильной болезненностью пораженной челюсти. Подострый прогрессирует значительно медленнее. И он никогда не переходит в острую форму. Хроническая вялотекущая патология опасна редким проявлением симптомов, медленным, но упорным разрушением костных тканей.
Существуют три клинико-рентгенологического вида одонтогенного заболевания:
- продуктивный, для которого не характерно образование некротизированных участков;
- деструктивный, течение которого приводит к формированию секвестров;
- деструктивно-продуктивный с множественными секвестрами, провоцирующий увеличение костной ткани в зоне воспаления.
Распространенность гнойно-некротических процессов также лежит в основе классификации. Ограниченный остеомиелит поражает только альвеолярный отросток, несколько реже — челюстное тело на участке 2-4 зубов. Диффузная патология отличается вовлечением в воспаление большей части челюстных тканей.
Причины и провоцирующие факторы
В клинической практике чаще всего выявляется одонтогенный остеомиелит, спровоцированный острым, подострым или хроническим течением одной из стоматологических патологий. К нему предрасполагают наличие кариозных зубов, пульпиты, периодонтиты, перикоронариты, альвеолиты, зубные гранулемы или кисты. Патогенные микроорганизмы внедряются в структуры верхней или нижней челюсти из инфицированной пульпы, зубного корня.
К развитию гематогенного остеомиелита обычно приводит сформировавшийся на лице фурункул или карбункул, который является резервуаром для болезнетворных бактерий. Он также может быть спровоцирован следующими инфекционно-воспалительными патологиями:
- гнойным отитом;
- тонзиллитом;
- омфалитом;
- пупочным сепсисом новорожденного;
- дифтерией;
- скарлатиной.
Инфекционные агенты могут внедряться в ткани и из первичных воспалительных очагов, расположенных на любых участках тела. В отличие от одонтогенного остеомиелита при гематогенном заболевании патогенами вначале оказывается поражена непосредственно кость челюсти, и только затем они проникают в зубные корни.
Переломы челюсти, огнестрельные ранения, серьезные повреждения носовых пазух становятся причинами развития травматического остеомиелита. Патогенные микроорганизмы в данных случаях внедряются из окружающего пространства. При проведении лабораторной диагностики обнаруживаются в биоматериалах или монокультуры, или микробные ассоциации. Челюстные ткани чаще поражаются патогенными и условно-патогенными инфекционными возбудителями — золотистыми стафилококками, стрептококками, кишечной палочкой, клебсиеллами, протеем, синегнойной палочкой.
Остеомиелит возникает и после удаления зуба. Инфекционные агенты попадают в лунку из-за недостаточно качественной обработки полости рта. Это происходит преимущественно при нарушении пациентами врачебных рекомендаций касательно приема антибиотиков и полосканий антисептическими растворами. Из лунки болезнетворные микроорганизмы проникают в костную ткань, провоцируя развитие воспалительного процесса.
Симптомы
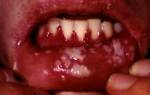
Симптомы остеомиелита челюсти наблюдаются как со стороны всего организма, так и со стороны челюстного аппарата. Болезнетворные бактерии после проникновения в костные и мягкие ткани начинают усиленно расти и размножаться, что приводит к распространению воспаления на здоровые участки. Они постоянно выделяют в окружающее пространство продукты жизнедеятельности. Потоком крови эти вредные вещества разносятся по всему организму, провоцируя общую интоксикацию организма. Клинически она проявляется резкими температурными скачками, ознобом, лихорадочным состоянием, избыточным потоотделением, слабостью, быстрой утомляемостью, апатией. Ослабленные больные и дети нередко страдают от расстройств пищеварения и перистальтики.
Если остеомиелит спровоцирован стоматологическими патологиями, то возникают характерные симптомы поражения челюстного аппарата и рядом расположенных органов. Как проявляется одонтогенное заболевание:
- болями, локализованными на участке зубов, которые стали причиной инфицирования челюсти. При остро протекающем воспалении они иррадиируют в уши, глазницы, виски;
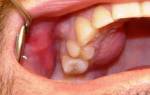
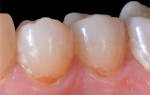
- подвижность не только инфицированных зубов, но и расположенных по соседству;
- отечностью, покраснением, раздражением слизистых;
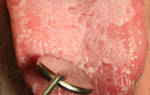
- отделением гнойного экссудата со зловонным гнилостным запахом;
- невозможностью полноценно открыть рот, в том числе из-за усиления болей;
- ощущением нехватки воздуха при вдохе;
- болезненностью горла;
- онемением, покалыванием, ощущением ползающих мурашек в области губ, несколько реже — подбородка.
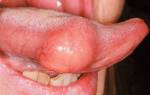
Остро протекающая патология сопровождается опуханием мягких тканей, повышением местной температуры, переполнением кровеносных сосудов. Отекают лимфатические узлы, что приводит к асимметрии лица. Формируются субпериостальные абсцессы, околочелюстные флегмоны, аденофлегмоны. При разлитом воспалении у пациентов может выявляться одонтогенный гайморит бактериального происхождения. Высока вероятность образования флегмоны глазницы. Патологический процесс нередко приводит к воспалению стенок лицевой вены.
После перехода острого остеомиелита в подострую форму отмечается улучшение самочувствия пациента. Перестает вытекать гной на фоне уменьшения воспалительной инфильтрации. Но зубы остаются подвижными. При отсутствии врачебного вмешательства развивается вялотекущий хронический остеомиелит. Он проявляется слабыми, как бы отдаленными болями. Стоит снизиться иммунитету, например, при переохлаждении или обострении другой патологии, как возникает новый рецидив.
ВНИМАНИЕ ! Опасность хронического заболевания заключается в медленном, но упорном разрушении костных тканей, что может привести к перелому челюсти. Возможен и анкилоз височно-нижнечелюстного сустава — патологическая тугоподвижность нижней челюсти, вызванная сращением суставных поверхностей.
Диагностика
Лечением и выявлением патологии занимаются стоматологи-хирурги или травматологи. При постановке начального диагноза они ориентируются на жалобы пациентов, результаты внешнего осмотра и функциональных тестов, данные анамнеза. Остро протекающее заболевание легко обнаруживается по данным гемограммы. На его поражение челюсти указывают нейтрофильный лейкоцитоз, повышение уровня лимфоцитов и эозинофилов, увеличение скорости оседания эритроцитов. При остеомиелите челюсти с острым течением подтверждением становятся и такие данные биохимических исследований крови:
- обнаружение С-реактивного белка;
- повышение уровня глобулинов;
- снижение количественного содержания альбуминов.
Нехарактерное для нормального состояния здоровья количество эритроцитов, цилиндров, белков обнаруживается при проведении общеклинического анализа мочи. Для определения тактики лечения также требуется установления видовой принадлежности инфекционных агентов. Забранный для бактериологического исследования материал высеивается в питательные среды. По внешнему виду и количество сформировавшихся колоний судят о природе патогенов и выраженности воспалительного процесса.
Подострый и хронический остеомиелит сложнее диагностировать по гемограмме, поэтому проводится ряд инструментальных исследований. Наиболее информативны рентгенография, компьютерная и магнитно-резонансная томография. О развитии патологии свидетельствует наличие участков истончения кости челюсти и очагов некротизации.
Лечение
Лечение остеомиелита челюсти комплексное, поэтапное. Оно направлено на купирование инфекционно-воспалительного процесса, предупреждение его распространения на здоровые участки верхней или нижней челюсти. Для улучшения самочувствия больного назначаются препараты различных клинико-фармакологических групп. Их терапевтическая эффективность усиливается поведением физиопроцедур, ношением ортопедических приспособлений, соблюдением полупостельного режима.
Немедикаментозная терапия
Одонтогенный остеомиелит требует незамедлительного удаления зуба, ставшего источником инфицирования челюсти. После ликвидации воспалительного очага проводится курсовая антибиотикотерапия для уничтожения оставшихся патогенов. Тактика лечения гематогенного и травматического заболевания зависит от данных инструментальных исследований. Если деформации костных структур не обнаружена или она незначительна, то достаточно консервативной терапии. В остальных случаях пациентам показано хирургическое вмешательство:
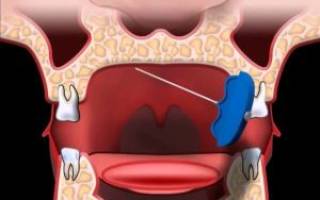
- рассекается надкостница с целью вскрытия поднадкостничного гнойника;
- дренируется воспалительный очаг для выведения наружу патологического экссудата;
- рассекаются мягкие ткани, чтобы ликвидировать околочелюстной абсцесс или флегмону.
Исключить перелом челюсти при запущенном хроническом остеомиелите позволяет ее фиксация в неподвижном положении. Такое шинирование помогает стабилизировать костные и хрящевые структуры, предотвратить их смещение относительно друг друга, избежать развития осложнений, в том числе последующего расшатывания зубов.
Физиотерапевтические процедуры
Большинство физиопроцедур проводятся только после купирования острого воспалительного процесса, так как он может усилиться при повышении температуры. Исключением является электрофорез — воздействие на пораженную челюсть постоянного электрического тока при одновременном нанесении на кожу лекарственных средств. Для устранения болевого синдрома чаще используются нестероидные противовоспалительные и гормональные средства. При хроническом остеомиелите востребован электрофорез с хондропротекторами, растворами кальция и витаминов группы B.
В комплексной терапии хорошо зарекомендовало себя и проведение таких физиопроцедур и лечебных мероприятий:
- гипербарической оксигенации;
- плазмафереза;
- гемосорбции;
- лимфосорбции;
- аутогемотерапии;
- ультрафиолетового облучения крови;
- УВЧ-терапии;
- ультразвуковой терапии;
- магнитотерапии.
После ликвидации воспаления для устранения остаточных болей используются аппликации с бишофитом, озокеритом, парафином. Во время процедур рассасываются отеки, ускоряется кровоснабжение поврежденных тканей питательными и биологически активными веществами.
Фармакологические препараты
Сразу после выявления бактериальной природы инфекционных возбудителей проводится антибиотикотерапия на протяжении 10-14 дней и дольше. При остром воспалении в лечении используются преимущественно препараты из группы цефалоспоринов любого поколения — Цефотаксим, Цефазолин, Цефтриаксон в виде растворов для внутримышечного введения. Хорошо справляются с болезнетворными бактериями и антибиотики из группы макролидов: Кларитромицин, Эритромицин, Азитромицин. А также полусинтетические пенициллины, защищенные клавулановой кислотой, — Амоксиклав, Флемоклав, Панклав.
В комплексном лечении применяются и такие препараты:
- нестероидные противовоспалительные средства в форме растворов для парентерального введения, драже, таблеток, мазей — Ксефокам, Диклофенак, Нимесулид, Кетопрофен;
- Глюкокортикостероиды — Дипроспан, Флостерон, Дексаметазон;
- препараты для улучшения кровообращения — Эуфиллин, Пентоксифиллин, Никотиновая кислота;
- средства с витаминами группы B — Пентоксифиллин, Нейробион, Мильгамма.
Для борьбы с остаточными проявлениями остеомиелита челюсти используются и наружные препараты с местноанестезирующими, отвлекающими, согревающими свойствами. Это Випросал, Апизартрон, Наятокс. При снижении иммунитета пациентам показан прием иммуностимуляторов, иммуномодуляторов — Интерферона, Циклоферона, Иммунала.
СОВЕТ ! После приема антибиотиков для восстановления популяции полезных бактерий в кишечном микробиоценозе пациентам рекомендован 10-дневный курс эубиотиков (Бифидумбактерина, Лактобактерина, Аципола).
Остеомиелит челюсти опасен патологическими переломами, анкилозами, рубцовыми контрактурами жевательных мышц. Он хорошо поддается лечению, если обращаться за медицинской помощью при появлении первых симптомов. Так удастся избежать хирургического вмешательства проведением только консервативной терапии. Но при запущенном, принявшем хроническое течение остеомиелите без операции уже не обойтись.
Как проявляется остеомиелит верхней и нижней челюсти – диагностика, лечение и прогноз
Остеомиелит челюсти – это гнойное воспаление костной ткани, причиной которого может стать больной зуб, травма или другие повреждающие факторы. Болезнь очень опасна, приводит к значительному ухудшению состояния, и лечить её достаточно тяжело, последствия для здоровья пациента всегда остаются тяжёлыми.
Что вызывает остеомиелит челюсти?
Непосредственная причина заболевания – проникновение инфекции в ткань кости. Источником заражения является стоматологическая патология, повреждение десны, травма лица, занесение бактерий с током крови (гематогенный остеомиелит). Дополнительные факторы – ослабление иммунитета, анатомические аномалии челюстной дуги, несоблюдение необходимых правил гигиены полости рта.
Остеомиелит челюсти у детей связан с патологическим прорезыванием зубов, незрелостью иммунной системы ребёнка, неправильным уходом за полостью рта у новорожденных, наследственной предрасположенностью.
Симптомы остеомиелита челюсти
К основным признакам остеомиелита относятся:
- боли в области челюсти и зубов, которые отдают в шею, область уха;
- увеличение лимфоузлов за ушами и на шее;
- ухудшение состояния, высокая температура, особенно в детском возрасте;
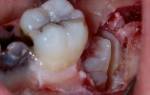
- секвестрация кости, образование свищей;
- дополнительные признаки, указывающие на отдельные формы патологического процесса.
Точный диагноз ставит врач, опираясь на особенности течения болезни у пациента.
Виды заболевания
Симптомы и лечение остеомиелита челюсти зависят от формы заболевания, поэтому существует классификация рассматриваемого поражения.
Травматический остеомиелит верхней и нижней челюсти
Посттравматическое воспаление возникает при ранении костей лица, может быть следствием неправильно проведённого хирургического вмешательства. Чаще поражается нижняя челюсть, реже – верхняя. При травматическом повреждении костей инфекция проникает из внешней среды, заболевание развивается быстро, сразу наблюдается высокая температура, боли, резкое ухудшение состояния пациента.
Остеомиелит челюсти после удаления зуба
Если после удаления зуба в оставшуюся лунку попадает инфекция, то она достаточно легко проникает в кость и вызывает её гнойное воспаление. В этом случае процесс начинается остро, область поражения ограничена небольшим объёмом, сопровождается поражением дёсенного кармана. Боли достаточно интенсивные, и пациенты часто принимают это заболевание за флюс.
Гематогенный остеомиелит челюсти
Причиной является занесение инфекции из хронических очагов с током крови, при этом остеомиелит выступает как осложнение основного заболевания. Встречается занесение инфекции при воспалительных поражениях ног, спондилите и трофических язвах. Состояние пациента сразу становится тяжёлым, рентгенограмма выявляет сразу несколько очагов в обеих челюстях, скуловой кости, других костях лица.
Лучевой остеомиелит челюсти
Лучевое поражение костей встречается довольно редко. В патогенезе принимает участие воздействие излучения, в том числе при частом применении рентгенологических обследований (например, при лечении и протезировании зубов). Одной из причин является снижение иммунитета из-за воздействия радиации, прогноз при таком состоянии самый неутешительный.
Одонтогенный остеомиелит челюстей
Самый распространённый вид остеомиелита челюстей – одонтогенный. Этиология заболевания связана с длительным течением кариеса, который остаётся без лечения. При этом происходит распространение инфекции вглубь причинного зуба, а при поражении пульпы – на кровеносные сосуды и нервы челюсти. Особенно часто такую опасность создают зубы мудрости.
Острый остеомиелит челюстей
Острый процесс отличает раннее начало и быстрое развитие симптоматики. Среди основных признаков:
- Общие симптомы (появляются первыми):
- Высокая температура;
- Слабость, усталость, недомогание;
- Нарушение сна;
- Местные симптомы (проявляются на более поздних стадиях болезни):
- Боль в области челюсти;
- Деформация десны;
- Шаткость зубов;
- Появление свищей на слизистой десны.
Боль и деформация кости ограничивают подвижность нижнечелюстного сустава, нарушается речь и приём пищи. Хорошо заметным признаком становится увеличение лимфоузлов слева или справа от области поражения, лицо выглядит несимметрично.
Подострый остеомиелит челюстей
Подострое гнойное воспаление (код по МКБ-10 – К10.2) характеризуется более медленным развитием симптомов, но более трудным лечением. Самым ярким признаком является патологическая подвижность зубов. Человек может практически не ощущать боли, комплекс симптомов острого течения – гнойные выделения, деформация – нехарактерен. Распознать заболевание помогает рентгеновский снимок.
Хронический остеомиелит челюсти
Острый и подострый процесс могут заканчиваться хроническим остеомиелитом, или же он может развиться как самостоятельное заболевание. Протекает с ремиссиями и обострениями, чаще поражается нижняя челюсть. Постоянно возникает зубная боль, которая может поражать разные участки челюсти по очереди.
Хронический одонтогенный остеомиелит челюстей
Это достаточно тяжёлая стоматологическая проблема. Инфекция распространяется с зуба, который не был вовремя вылечен, длительное время протекает бессимптомно. Проявляет себя постепенно нарастающей патологической подвижностью зубов, периодическими болями, особенно в области причинного зуба, иногда появляются гнойные выделения. Если удалить причинный зуб, заболевание не прекратится, а продолжит поражать челюсть.
Диагностика остеомиелита челюсти
Диагностику остеомиелита проводит стоматолог несколькими разными методами, которые будут перечислены ниже, при необходимости привлекаются другие специалисты. Проводится определение причины заболевания, состояния кости, дифференциальная диагностика с альвеолитом, пародонтитом, периоститом. Для проведения лечебных мероприятий обязательно выявление и устранение причины воспаления.
Лабораторная
Лабораторная диагностика включает следующие анализы:
- Общий анализ крови (повышение СОЭ, лейкоцитоз);
- Биохимический анализ крови (С-реактивный белок);
- Общий анализ мочи (эритроциты).
Все эти признаки указывают на наличие воспалительного процесса, но не зависят от его локализации.
Микробиологическая
Этот анализ входит в обязательное обследование при остеомиелите. Он позволяет установить вид возбудителя, его чувствительность к антибиотикам, назначить схему будущего лечения. При указании диагноза рядом с кодом заболевания по МКБ ставится отдельный шифр, указывающий на природу возбудителя. Современные медицинские статьи считают микробиологический метод одним из важнейших.
Рентгенологическая
Рентген позволяет установить расположение, размеры и форму очага поражения, определить состояние костной ткани рядом с ним. В стоматологии используется довольно часто и при других заболеваниях. Проводится у взрослых и детей любого возраста строго по показаниям.
Магнитно-резонансная томография позволяет выявить особенности анатомии челюстно-лицевого аппарата, которые остались незамеченными при рентгенографии. Также выявляет пороки развития челюсти, нарушения строения. Считается самым точным методом диагностики. Не рекомендуется для детей грудного возраста.
Ультразвуковой метод считается более безопасным, чем рентгенологический. Он позволяет определить границы здоровой и разрушенной кости, наглядно представить форму и размер очага поражения. На основании этого метода врач принимает решение о необходимости операции и её объёме.
Радионуклидная
Еще один используемый метод – радионуклидный. Он тоже указывает на расположение очага поражения. В основе его лежит анализ накопления радиоактивных изотопов в тех местах, где кость активнее всего восстанавливается. Метод недостаточно точен, поскольку накопление изотопов происходит не только в очагах остеомиелита, но и в других областях. Метод не рекомендуется для детей.
Лечение остеомиелита челюсти
Острый остеомиелит с тяжёлым состоянием пациента требует госпитализации в стационар. Важен комплексный подход, поэтому перед началом лечения врач кратко объяснит пациенту, что его ждёт.
Медикаментозные препараты
Важное место занимают антибиотики – они являются основой лечения. Используются препараты широкого спектра действия, особенно при гематогенном остеомиелите – защищённые бета-лактамы, цефалоспорины, тетрациклины, линкозамиды. После определения чувствительности возбудителей назначаются лекарства, которые будут наиболее эффективные. При тяжёлых клинических проявлениях возможно назначение антибиотиков до получения результатов.
Гормональные и негормональные противовоспалительные препараты назначаются в обязательном порядке для профилактики осложнений. По отзывам пациентов, эти средства дают значительное улучшение состояния. Также используются антигистаминные средства, детоксицирующие препараты в растворах для внутривенного введения.
Хирургическое вмешательство
Главным средством лечения остеомиелита остаётся хирургическое вмешательство. При относительно лёгком течении одонтогенного заболевания используется остеоперфорация и удаление причинного зуба. Если очаг инфекции большой, то этого недостаточно, и приходится проводить масштабную санационную операцию с удалением поражённых фрагментов кости.
При неодонтогенном остеомиелите челюсти всегда выполняется санационная операция. Подвижные зубы, если они не инфицированы, фиксируют с помощью стоматологических шин. Удалённый фрагмент кости замещают с во время пластической операции.
Физиотерапия
Физиотерапия проводится в условиях поликлиники после операции. Применяется лекарственный электрофорез, УВЧ, прогревания с помощью различных методик, ультразвуковая терапия, магнитотерапия. Общее назначение этих процедур – ускорить заживление тканей, снизить интенсивность воспалительного процесса.
Витаминный комплекс
Наиболее важные витамины при остеомиелите – В, С и D, а также кальций, фосфор и магний. Проще применять готовые витаминные комплексы, в которых содержатся все указанные вещества. Если пациент ведёт дневник питания (например, при сахарном диабете), то список необходимых витаминов уточняется, исходя из его потребностей.
Народные средства (лечение в домашних условиях)
Пользоваться народными средствами при таком серьёзном заболевании рискованно. Тем не менее, они могут стать дополнением к основному лечению – снять симптомы болезни, улучшить самочувствие.
Для снятия боли и воспаления можно полоскать рот отварами из ромашки, зверобоя, шалфея и мяты. Каждую из этих трав можно применять по отдельности, но лучше всего смешивать в равных долях. Также будет полезным масло эвкалипта, апельсина и пихты – их тоже добавляют в раствор для полоскания.
Чтобы уменьшить боль в домашних условиях рекомендуются компрессы на лицо, содержащие облепиховое масло, мазь Вишневского, мёд. Также рекомендуют смочить ватный тампон и положить его в область больного зуба после еды и оставить его на 2-3 часа.
Осложнения
Самое опасное осложнение остеомиелита – сепсис. Его провоцирует неправильное и несвоевременное лечение заболевания, ослабленный иммунитет. Менее опасные общие осложнения – это лимфаденит и появление гнойных очагов в других областях организма.
Среди местных осложнений – разрушение кости, выпадение зубов, развитие хронических воспалительных процессов в полости рта, образование кист внутри челюсти. Если в патологический процесс вовлекается нижнечелюстной сустав, то может развиться его контрактура, не позволяющая открыть рот.
Прогноз и профилактика остеомиелита челюсти
Прогноз зависит от течения заболевания, и от того, насколько быстро было начато лечение. Острый остеомиелит при своевременном лечении может пройти практически без последствий. При развитии осложнений прогноз ухудшается ,сепсис может привести к летальному исходу. В группу риска по развитию тяжёлых осложнений входят люди с ослабленным иммунитетом – больные иммунодефицитными состояниями, наркоманы, перенесшие острую лучевую болезнь, принимающие иммуносупрессивные препараты.
Самый простой способ профилактики одонтогенного остеомиелита – своевременное лечение зубов и дёсен. При появлении признаков патологии к врачу нужно обращаться как можно раньше, чтобы можно было легко и быстро устранить инфекцию. После удаления зубов необходимо особенно тщательно следить за гигиеной полости рта, чтобы в лунку не проникла инфекция.
Ответы на вопросы
Зачем делают томографию челюсти?
Это обследование необходимо для того, чтобы наглядно представить происходящие в челюсти процессы, учесть анатомические особенности, определить объём операции.
К какому врачу нужно обращаться при о.ч.?
Лечением остеомиелита челюсти занимается стоматолог, при тяжёлом течении требуется помощь челюстно-лицевого хирурга.
Насколько велика вероятность сепсиса?
Опасность тяжёлых осложнений зависит от длительности течения болезни, эффективности лечения, состояния иммунитета.
Заключение
Остеомиелит челюсти – одно из тех заболеваний, которые гораздо проще предупредить, чем лечить. Небольшая ознакомительная статья или видеолекция в сети не заменят своевременного похода к врачу для выявления больных зубов.
Остеомиелит челюсти
Остеомиелитом челюсти называется гнойная, инфекционно-воспалительная патология, поражающая практически все элементы челюстной кости. Ее ведущие симптомы — слабость, резкий подъем температуры, озноб, лихорадочное состояние, выраженный болевой синдром и подвижность зубов. В диагностике наиболее информативны гемограмма и рентгенографическое исследование. При проведении лечения дренируется поднадкостничный абсцесс, удаляется инфицированный зуб с последующим приемом антибактериальных препаратов.
Классификация
В основе классификации лежит локализация воспалительного процесса. Чаще всего он поражает нижнюю, а не верхнюю челюсть. Двустороннее инфицирование выявляется крайне редко.
Остеомиелит подразделяют в медицине в зависимости от механизма внедрения патогенных микроорганизмов в костные структуры:
- одонтогенный развивается в результате наличия стоматологических патологий у больного;
- гематогенный возникает из-за проникновения инфекционных возбудителей с потоком крови из других воспалительных очагов;
- травматический предопределяют предшествующие травмы челюсти.
Остеомиелит классифицируют и по тяжести его течения, интенсивности симптоматики. Острый развивается быстро, отличается сильной болезненностью пораженной челюсти. Подострый прогрессирует значительно медленнее. И он никогда не переходит в острую форму. Хроническая вялотекущая патология опасна редким проявлением симптомов, медленным, но упорным разрушением костных тканей.
Существуют три клинико-рентгенологического вида одонтогенного заболевания:
- продуктивный, для которого не характерно образование некротизированных участков;
- деструктивный, течение которого приводит к формированию секвестров;
- деструктивно-продуктивный с множественными секвестрами, провоцирующий увеличение костной ткани в зоне воспаления.
Распространенность гнойно-некротических процессов также лежит в основе классификации. Ограниченный остеомиелит поражает только альвеолярный отросток, несколько реже — челюстное тело на участке 2-4 зубов. Диффузная патология отличается вовлечением в воспаление большей части челюстных тканей.
Причины и провоцирующие факторы
В клинической практике чаще всего выявляется одонтогенный остеомиелит, спровоцированный острым, подострым или хроническим течением одной из стоматологических патологий. К нему предрасполагают наличие кариозных зубов, пульпиты, периодонтиты, перикоронариты, альвеолиты, зубные гранулемы или кисты. Патогенные микроорганизмы внедряются в структуры верхней или нижней челюсти из инфицированной пульпы, зубного корня.
К развитию гематогенного остеомиелита обычно приводит сформировавшийся на лице фурункул или карбункул, который является резервуаром для болезнетворных бактерий. Он также может быть спровоцирован следующими инфекционно-воспалительными патологиями:
- гнойным отитом;
- тонзиллитом;
- омфалитом;
- пупочным сепсисом новорожденного;
- дифтерией;
- скарлатиной.
Инфекционные агенты могут внедряться в ткани и из первичных воспалительных очагов, расположенных на любых участках тела. В отличие от одонтогенного остеомиелита при гематогенном заболевании патогенами вначале оказывается поражена непосредственно кость челюсти, и только затем они проникают в зубные корни.
Переломы челюсти, огнестрельные ранения, серьезные повреждения носовых пазух становятся причинами развития травматического остеомиелита. Патогенные микроорганизмы в данных случаях внедряются из окружающего пространства. При проведении лабораторной диагностики обнаруживаются в биоматериалах или монокультуры, или микробные ассоциации. Челюстные ткани чаще поражаются патогенными и условно-патогенными инфекционными возбудителями — золотистыми стафилококками, стрептококками, кишечной палочкой, клебсиеллами, протеем, синегнойной палочкой.
Остеомиелит возникает и после удаления зуба. Инфекционные агенты попадают в лунку из-за недостаточно качественной обработки полости рта. Это происходит преимущественно при нарушении пациентами врачебных рекомендаций касательно приема антибиотиков и полосканий антисептическими растворами. Из лунки болезнетворные микроорганизмы проникают в костную ткань, провоцируя развитие воспалительного процесса.
Симптомы
Симптомы остеомиелита челюсти наблюдаются как со стороны всего организма, так и со стороны челюстного аппарата. Болезнетворные бактерии после проникновения в костные и мягкие ткани начинают усиленно расти и размножаться, что приводит к распространению воспаления на здоровые участки. Они постоянно выделяют в окружающее пространство продукты жизнедеятельности. Потоком крови эти вредные вещества разносятся по всему организму, провоцируя общую интоксикацию организма. Клинически она проявляется резкими температурными скачками, ознобом, лихорадочным состоянием, избыточным потоотделением, слабостью, быстрой утомляемостью, апатией. Ослабленные больные и дети нередко страдают от расстройств пищеварения и перистальтики.
Если остеомиелит спровоцирован стоматологическими патологиями, то возникают характерные симптомы поражения челюстного аппарата и рядом расположенных органов. Как проявляется одонтогенное заболевание:
- болями, локализованными на участке зубов, которые стали причиной инфицирования челюсти. При остро протекающем воспалении они иррадиируют в уши, глазницы, виски;
- подвижность не только инфицированных зубов, но и расположенных по соседству;
- отечностью, покраснением, раздражением слизистых;
- отделением гнойного экссудата со зловонным гнилостным запахом;
- невозможностью полноценно открыть рот, в том числе из-за усиления болей;
- ощущением нехватки воздуха при вдохе;
- болезненностью горла;
- онемением, покалыванием, ощущением ползающих мурашек в области губ, несколько реже — подбородка.
Остро протекающая патология сопровождается опуханием мягких тканей, повышением местной температуры, переполнением кровеносных сосудов. Отекают лимфатические узлы, что приводит к асимметрии лица. Формируются субпериостальные абсцессы, околочелюстные флегмоны, аденофлегмоны. При разлитом воспалении у пациентов может выявляться одонтогенный гайморит бактериального происхождения. Высока вероятность образования флегмоны глазницы. Патологический процесс нередко приводит к воспалению стенок лицевой вены.
После перехода острого остеомиелита в подострую форму отмечается улучшение самочувствия пациента. Перестает вытекать гной на фоне уменьшения воспалительной инфильтрации. Но зубы остаются подвижными. При отсутствии врачебного вмешательства развивается вялотекущий хронический остеомиелит. Он проявляется слабыми, как бы отдаленными болями. Стоит снизиться иммунитету, например, при переохлаждении или обострении другой патологии, как возникает новый рецидив.
ВНИМАНИЕ ! Опасность хронического заболевания заключается в медленном, но упорном разрушении костных тканей, что может привести к перелому челюсти. Возможен и анкилоз височно-нижнечелюстного сустава — патологическая тугоподвижность нижней челюсти, вызванная сращением суставных поверхностей.
Диагностика
Лечением и выявлением патологии занимаются стоматологи-хирурги или травматологи. При постановке начального диагноза они ориентируются на жалобы пациентов, результаты внешнего осмотра и функциональных тестов, данные анамнеза. Остро протекающее заболевание легко обнаруживается по данным гемограммы. На его поражение челюсти указывают нейтрофильный лейкоцитоз, повышение уровня лимфоцитов и эозинофилов, увеличение скорости оседания эритроцитов. При остеомиелите челюсти с острым течением подтверждением становятся и такие данные биохимических исследований крови:
- обнаружение С-реактивного белка;
- повышение уровня глобулинов;
- снижение количественного содержания альбуминов.
Нехарактерное для нормального состояния здоровья количество эритроцитов, цилиндров, белков обнаруживается при проведении общеклинического анализа мочи. Для определения тактики лечения также требуется установления видовой принадлежности инфекционных агентов. Забранный для бактериологического исследования материал высеивается в питательные среды. По внешнему виду и количество сформировавшихся колоний судят о природе патогенов и выраженности воспалительного процесса.
Подострый и хронический остеомиелит сложнее диагностировать по гемограмме, поэтому проводится ряд инструментальных исследований. Наиболее информативны рентгенография, компьютерная и магнитно-резонансная томография. О развитии патологии свидетельствует наличие участков истончения кости челюсти и очагов некротизации.
Лечение
Лечение остеомиелита челюсти комплексное, поэтапное. Оно направлено на купирование инфекционно-воспалительного процесса, предупреждение его распространения на здоровые участки верхней или нижней челюсти. Для улучшения самочувствия больного назначаются препараты различных клинико-фармакологических групп. Их терапевтическая эффективность усиливается поведением физиопроцедур, ношением ортопедических приспособлений, соблюдением полупостельного режима.
Немедикаментозная терапия
Одонтогенный остеомиелит требует незамедлительного удаления зуба, ставшего источником инфицирования челюсти. После ликвидации воспалительного очага проводится курсовая антибиотикотерапия для уничтожения оставшихся патогенов. Тактика лечения гематогенного и травматического заболевания зависит от данных инструментальных исследований. Если деформации костных структур не обнаружена или она незначительна, то достаточно консервативной терапии. В остальных случаях пациентам показано хирургическое вмешательство:
- рассекается надкостница с целью вскрытия поднадкостничного гнойника;
- дренируется воспалительный очаг для выведения наружу патологического экссудата;
- рассекаются мягкие ткани, чтобы ликвидировать околочелюстной абсцесс или флегмону.
Исключить перелом челюсти при запущенном хроническом остеомиелите позволяет ее фиксация в неподвижном положении. Такое шинирование помогает стабилизировать костные и хрящевые структуры, предотвратить их смещение относительно друг друга, избежать развития осложнений, в том числе последующего расшатывания зубов.
Физиотерапевтические процедуры
Большинство физиопроцедур проводятся только после купирования острого воспалительного процесса, так как он может усилиться при повышении температуры. Исключением является электрофорез — воздействие на пораженную челюсть постоянного электрического тока при одновременном нанесении на кожу лекарственных средств. Для устранения болевого синдрома чаще используются нестероидные противовоспалительные и гормональные средства. При хроническом остеомиелите востребован электрофорез с хондропротекторами, растворами кальция и витаминов группы B.
В комплексной терапии хорошо зарекомендовало себя и проведение таких физиопроцедур и лечебных мероприятий:
- гипербарической оксигенации;
- плазмафереза;
- гемосорбции;
- лимфосорбции;
- аутогемотерапии;
- ультрафиолетового облучения крови;
- УВЧ-терапии;
- ультразвуковой терапии;
- магнитотерапии.
После ликвидации воспаления для устранения остаточных болей используются аппликации с бишофитом, озокеритом, парафином. Во время процедур рассасываются отеки, ускоряется кровоснабжение поврежденных тканей питательными и биологически активными веществами.
Фармакологические препараты
Сразу после выявления бактериальной природы инфекционных возбудителей проводится антибиотикотерапия на протяжении 10-14 дней и дольше. При остром воспалении в лечении используются преимущественно препараты из группы цефалоспоринов любого поколения — Цефотаксим, Цефазолин, Цефтриаксон в виде растворов для внутримышечного введения. Хорошо справляются с болезнетворными бактериями и антибиотики из группы макролидов: Кларитромицин, Эритромицин, Азитромицин. А также полусинтетические пенициллины, защищенные клавулановой кислотой, — Амоксиклав, Флемоклав, Панклав.
В комплексном лечении применяются и такие препараты:
- нестероидные противовоспалительные средства в форме растворов для парентерального введения, драже, таблеток, мазей — Ксефокам, Диклофенак, Нимесулид, Кетопрофен;
- Глюкокортикостероиды — Дипроспан, Флостерон, Дексаметазон;
- препараты для улучшения кровообращения — Эуфиллин, Пентоксифиллин, Никотиновая кислота;
- средства с витаминами группы B — Пентоксифиллин, Нейробион, Мильгамма.
Для борьбы с остаточными проявлениями остеомиелита челюсти используются и наружные препараты с местноанестезирующими, отвлекающими, согревающими свойствами. Это Випросал, Апизартрон, Наятокс. При снижении иммунитета пациентам показан прием иммуностимуляторов, иммуномодуляторов — Интерферона, Циклоферона, Иммунала.
СОВЕТ ! После приема антибиотиков для восстановления популяции полезных бактерий в кишечном микробиоценозе пациентам рекомендован 10-дневный курс эубиотиков (Бифидумбактерина, Лактобактерина, Аципола).
Остеомиелит челюсти опасен патологическими переломами, анкилозами, рубцовыми контрактурами жевательных мышц. Он хорошо поддается лечению, если обращаться за медицинской помощью при появлении первых симптомов. Так удастся избежать хирургического вмешательства проведением только консервативной терапии. Но при запущенном, принявшем хроническое течение остеомиелите без операции уже не обойтись.